経皮的耳介迷走神経刺激は、遠心性迷走神経活動を増強し機能性ディスペプシア(FD)を改善する

2021年に『American journal of physiology. Gastrointestinal and liver physiology』という消化器系の医学雑誌に掲載された機能性ディスペプシア(FD)に対する経皮的耳介迷走神経刺激治療(taVNS;transcutaneous auricular vagus nerve stimulation)の効果に関する論文を紹介します。
Zhu Y, Xu F, Lu D et al:Transcutaneous auricular vagal nerve stimulation improves functional dyspepsia by enhancing vagal efferent activity. Am J Physiol Gastrointest Liver Physiol. 1;320(5):G700-G711. 2021.
この研究は、中国の揚州市蘇北人民医院、南京医科大学第一附属医院、寧波大学医学院附属鄞州医院とアメリカのミシガン大学医学部との共同で行われたものです。
機能性ディスペプシア(FD)患者に2週間の継続した経皮的耳介迷走神経刺激治療(taVNS)を行った結果、胃の適応性弛緩や食後の胃のもたれ感、ディスペプシア症状(主に胃痛と膨満感)、胃の収縮運動が改善したことを報告しています。
また、この胃症状と胃機能の改善は、FD患者の低下していた迷走神経活動がtaVNS治療によって活性化されたことによることを明らかにしています。
※胃の適応性弛緩
食事により食物が胃の中に入った時に、胃の近位部(食道に近い部分)が弛緩して拡張する反応。 胃が拡張することで胃の容量を増やし、より多くの食物を受け入れることが出来る。
FD患者では胃の適応性弛緩の障害により、早期飽満感(通常の食事量が食べきれずに、すぐにお腹がいっぱいになる)やもたれ感などの症状がみられる。
目次
- ○ 研究の背景
- ○ 研究対象
- ○ 研究方法
- ○ 経皮的耳介迷走神経刺激(taVNS)
- ○ 結果
- ・胃の適応性弛緩に対するtaVNSの効果
- ・食後のディスペプシア症状に対するtaVNSの効果
- ・ディスペプシア症状スケールに対するtaVNSの効果
- ・不安感とうつ症状に対するtaVNSの効果
- ・胃の正常な収縮波に対するtaVNSの効果
- ・taVNSの自律神経メカニズム
- ○ 考察
- ○ 結論
研究の背景

機能性ディスペプシア(FD;functional dyspepsia)は、一般的な機能性胃腸疾患で患者のQOLに影響を及ぼす。
FDの有病率は世界中で10〜30%と報告されている。
ローマⅣ診断基準によれば、FDは器質的・全身性・代謝性疾患に続発しない胃十二指腸に起こり、食後のもたれ感、早期飽満感、心窩部痛、心窩部の灼熱感などの症状の1つあるいはそれ以上を有する。
FDのローマⅣ診断基準には、食後愁訴症候群(PDS;postprandial distress syndrome)、心窩部痛症候群(EPS;epigastric pain syndrome)とこれらの重複が含まれる。
FDの主要な病態生理メカニズムは、胃の適応性弛緩の低下、内臓の知覚過敏、胃排出の遅延、胃の律動異常、交感神経/迷走神経の機能障害などがある。
FDの現在の治療には、制酸剤、消化管運動改善薬、胃の弛緩薬、抗不安薬、抗うつ薬などが用いられている。
しかし、その効果はいつも個々の症状の多様性とさまざまな病態生理のために制限される。
したがって、補完代替医療のFDに対する大きな臨床的意義がますます研究されつつある。
鍼治療と電気経穴刺激(TEA;transcutaneous electrical acustimulation)は、機能性ディスペプシア(FD)や胃不全麻痺(gastroparesis)、便秘などの様々な胃腸疾患の治療に用いられている。
近年、経皮的耳介迷走神経刺激(taVNS;transcutaneous auricular vagal nerve stimulation)や耳介鍼通電刺激(AEA;auricular electroacupuncture)が、研究と臨床に導入されている。
これまでに経皮的耳介迷走神経刺激(taVNS)は、うつ病やてんかん、その他の神経疾患の治療に用いられている。
しかし、FD患者の治療に効果的かどうかは不明である。
FD患者では迷走神経活動が減弱し、交感神経活動が増加していることが報告されて以来、自律神経機能が、FDの胃の機能に重要な役割を果たしているかもしれないと考えられている。
我々の臨床研究の目的は、FD患者の症状と胃の機能(胃の収縮波と適応性弛緩)に対するtaVNSの効果と自律神経機能を含めたメカニズムを検討することにある。
研究対象
患者の参加基準
①18〜65歳
②ローマ診断基準Ⅳの機能性ディスペプシア(FD)に該当
研究方法
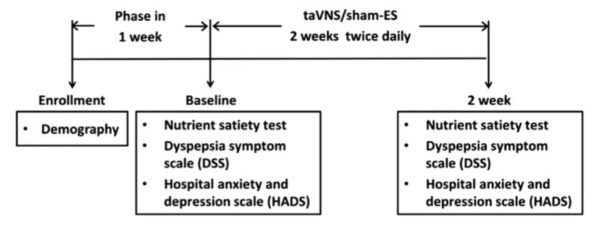
36人のFD患者は、ランダムにtaVNSを受ける群(18人)とシャム(偽)の電気刺激を受ける群(18人)に分けられた。
taVNSとシャム(偽)の電気刺激は、毎日2回(朝食後30分間と夕食後30分間)に分けて1時間、2週間行われた。
ディスペプシア症状スケール(dyspeptic symptom scales)と不安・うつスケールが治療開始前と2週間の治療修了後に評価された。
※ディスペプシア症状スケール(Dyspepsia Symptom Scale)
上腹部痛,上腹部の灼熱感,食後のもたれ感,早期飽満感,吐き気,膨満感,過度のげっぷ,えずき,食欲不振の9症状。それぞれの症状の重症度(0;なし〜3;重度)と頻度(0;なし〜3;一日中持続)を評価した。
※不安・うつスケール(HADS;Hospital Anxiety and Depression Scale)
不安とうつに関する14の質問。治療開始前と治療2週間後に評価した。
経皮的耳介迷走神経刺激(taVNS)

taVNSの刺激ポイントは、迷走神経が豊富に分布している両側の耳介の耳甲介舟とした。
taVNSは、迷走神経の遠心性線維の活動を促進するとされている刺激パラメータ(パルス幅0.5秒,周波数25Hz,振幅0.5〜1.5mA(患者が耐えられる程度))でおこなった。
結果
胃の適応性弛緩に対するtaVNSの効果
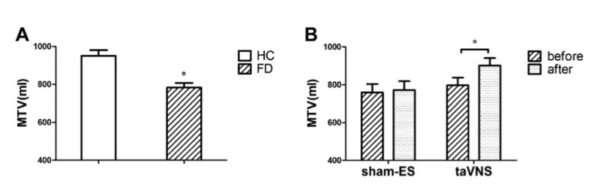
FD患者は健常被験者に比べて胃の適応性弛緩が減少していた。
2週間のtaVNSによって胃の適応性弛緩が改善したが、シャム(偽)の電気刺激では改善がみられなかった。
健常被験者に比べてFD患者では、耐えられる栄養物飲料の最大量(MTV)が有意に低かった(図のA)。
2週間のtaVNS治療は、耐えられる栄養物飲料の最大量(MTV)を有意に増加させた(図のB)。
しかし、シャム(偽)の電気刺激では変化がみられなかった(図のB)。
食後のディスペプシア症状に対するtaVNSの効果
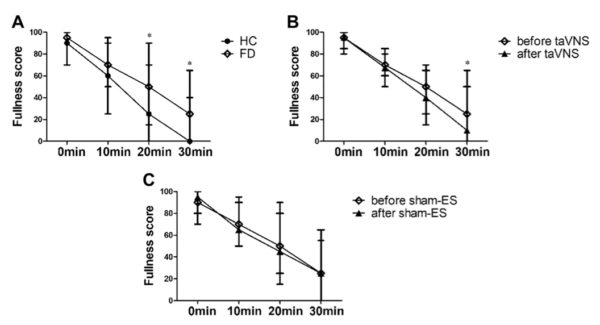
FD患者では、摂食後20分、30分のもたれ感のスコアが健常被験者よりも増加していたが(図のA)、2週間のtaVNS治療によって摂食後30分のもたれ感のスコアが有意に減少した(図のB)。
しかし、シャム(偽)の電気刺激では変化がみられなかった(図のC)。
ディスペプシア症状スケールに対するtaVNSの効果
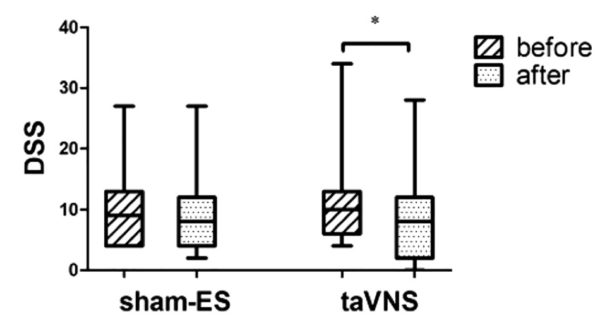
taVNSはディスペプシア症状の軽減に効果的であった。
この結果は主に膨満感と痛みの改善によるものであった。
しかし、シャム(偽)の電気刺激では変化がみられなかった。
不安感とうつ症状に対するtaVNSの効果
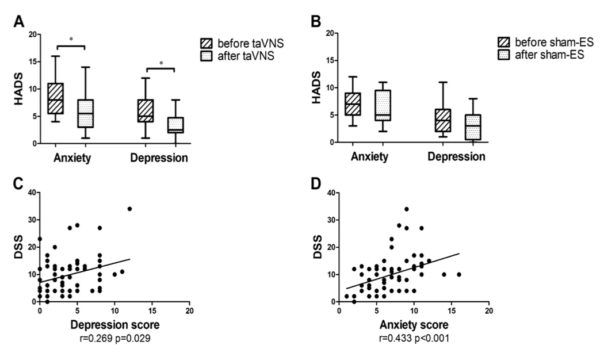
FD患者は健常被験者に比べて不安感とうつ症状のスコアが増加していた(不安感: 7.0 vs. 2.0 ; うつ症状: 4.0 vs. 1.0)。
2週間のtaVNSによって不安感とうつ症状のスコアが有意に減少したが(図のA)、シャム(偽)の電気刺激では変化がみられなかった(図のB)。
うつ症状と不安感のスコアは、ディスペプシア症状スコアと弱いが正(ポジティブ)の相関を示した(r=0.269, P < 0.05, n = 36, 図のC; r = 0.433, P < 0.001, n = 36, 図のD)。
胃の正常な収縮波に対するtaVNSの効果
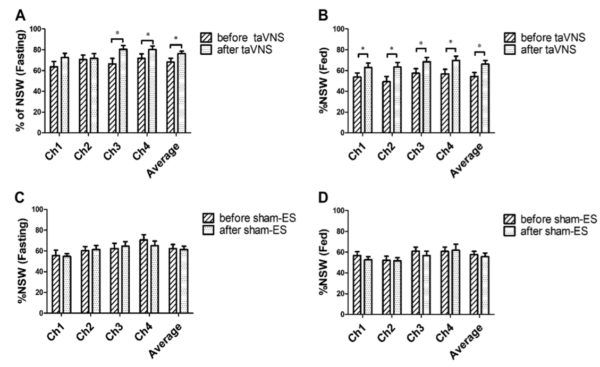
正常な胃収縮波の割合(%NSW)は、空腹期と食後期の両方において、健常被験者に比べてFD患者では有意に減少していた。
2週間のtaVNS治療は、空腹期と食後期の両方において正常な胃収縮波の割合(%NSW)を増加させた( 図のA・B)。
しかし、シャム(偽)の電気刺激では変化がみられなかった(図のC・D)。
taVNSの自律神経メカニズム
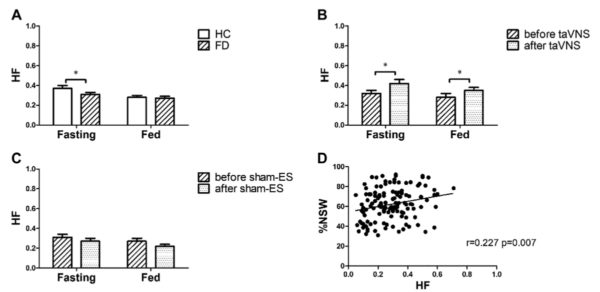
空腹期の迷走神経活動(HF)は、健常被験者に比べてFD患者で低かった(図のA)。
2週間のtaVNS治療後にHFは空腹期と食後期ともに増加した(図のB)。
シャム(偽)の電気刺激では増加はみられなかった(図のC)。
HFは正常な胃収縮波の割合(%NSW)と弱い正(ポジティブ)の相関を示した(図のD)。
考察
今回の研究において我々は以下の事を見いだした。
①健常被験者と比較してFD患者では、胃の適応性弛緩の低下、胃収縮の低下、交感・迷走神経の機能不全がみられた。
②2週間のtaVNS治療は、ディスペプシア症状と不安感、うつ症状のスコアを軽減した。
また、胃の適応性弛緩と正常な胃収縮波の割合を増加させ、食後期のもたれ感スコアを減少させた。
これらの改善効果は、迷走神経活動の増強に伴っていた。
taVNS治療は、最大量を摂食した20分、30分後のもたれ感のスコアを軽減した。
この効果はtaVNS治療により胃排出が促進されたことによる。
今回の研究では胃排出は調べていないが、以前の動物実験ではラットの胃排出が耳介への電気刺激によって促進されたことが報告されている。
taVNS治療は、ディスペプシア症状全般を改善し、膨満感と痛みのスコアを軽減した。
これらの改善効果は、胃の適応性弛緩と収縮運動の改善によると思われる。
興味深いことに、taVNS治療は、不安感とうつ症状のスコアを減少させた。
これらの効果は、うつ病と他の神経疾患の患者における以前に報告されているtaVNS治療の中枢への効果によるものと思われる。
taVNS治療は、胃電図(EGG)により評価した正常な胃の収縮波の割合を増加させた。
ST36(足三里)とPC6(内関)への経皮的電気経穴刺激(TEA;transcutaneous electrical acustimulation)は、taVNSと同様の結果を示した。
FD患者の胃の適応性弛緩は減少していたが、taVNS治療によって改善した。
これはST36(足三里)とPC6(内関)への経皮的電気経穴刺激(TEA)を行った以前の研究結果と一致していた。
耳甲介への経皮的電気刺激とST36(足三里)・PC6(内関)の経穴への経皮的電気刺激の両方とも胃の適応性弛緩と収縮波を改善したことは、類似した自律神経メカニズムが関与していることが示唆される。
今回の研究で、健常被験者に比べてFD患者において迷走神経活動の低下による自律神経の機能不全がみられた。
taVNS治療は、FD患者の遠心性の迷走神経活動を増加させた。
副交感神経が胃腸管運動を促進させるが、交感神経は抑制することがよく知られている。
我々はtaVNSが、広く報告されている経皮的電気経穴刺激(TEA)や鍼刺激と同じように自律神経メカニズムを介して胃腸管運動を促進すると推測している。
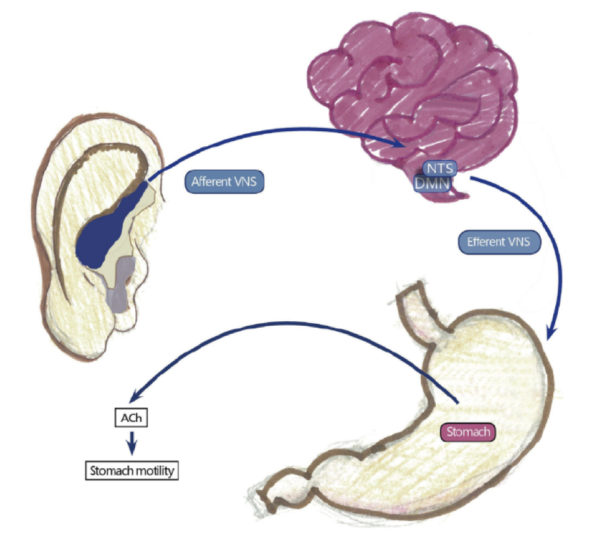
迷走神経は、人体の体表面に唯一分布する求心性線維である耳甲介に投射する求心性線維の枝をもっている。
耳介の迷走神経求心性線維は、三叉神経脊髄路核あるいは傍三叉神経核から主要な中継を受けている弧束核(NTS;nucleus tractus solitarius)に投射している。
弧束核(NTS)は、自律神経の調節や痛み、情動反応に関係している脳部位(迷走神経背側運動核、視床下部、扁桃体、前頭皮質など)に接続している。
近年、健康成人を対象とした研究でtaVNSによる弧束核(NTS)の活性化が証明されている。
我々は、胃の遠心性迷走神経活動が増加し、その結果、胃の適応性弛緩が増強、収縮活動が改善されディスペプシア症状が改善されたと推測している。
結論
経皮的耳介迷走神経刺激(taVNS)は、重症でないFD患者の主要なディスペプシア症状の治療に効果的である。
この改善効果は、遠心性迷走神経メカニズムを介して調節される胃の適応性弛緩と収縮運動の改善によるものと思われる。

